El Protocolo Que Nadie Sigue
Todos los libros de texto de ortopedia describen un protocolo de rehabilitación por fases para la artroplastia total de rodilla (ATR). Fase 1: recuperación aguda. Fase 2: restauración del rango de movimiento (ROM). Fase 3: fortalecimiento. Las fases están bien definidas, los ejercicios están basados en evidencia y los plazos esperados son claros.
El problema es la ejecución. Una revisión sistemática (systematic review) de 22 ensayos controlados aleatorizados encontró que menos del 50% de los pacientes completan sus programas de ejercicios en casa prescritos después de la ATR[1]. La curva de abandono es más pronunciada entre las semanas 3 y 6 — precisamente cuando la remodelación tisular (tissue remodeling) exige carga consistente.
Esto no es una brecha de conocimiento. Los pacientes saben que deben hacer sus ejercicios. Es una brecha de sistemas. El protocolo vive en un folleto de papel que va a un cajón. Los ejercicios se demuestran una vez, en una clínica, y luego el paciente está solo con su dolor.
Construimos el Motor de Recuperación (Recovery Engine) de iRehab para cerrar esta brecha — no reemplazando a los fisioterapeutas, sino codificando su lógica clínica en un sistema que entrega los ejercicios correctos, en el momento correcto, todos los días.
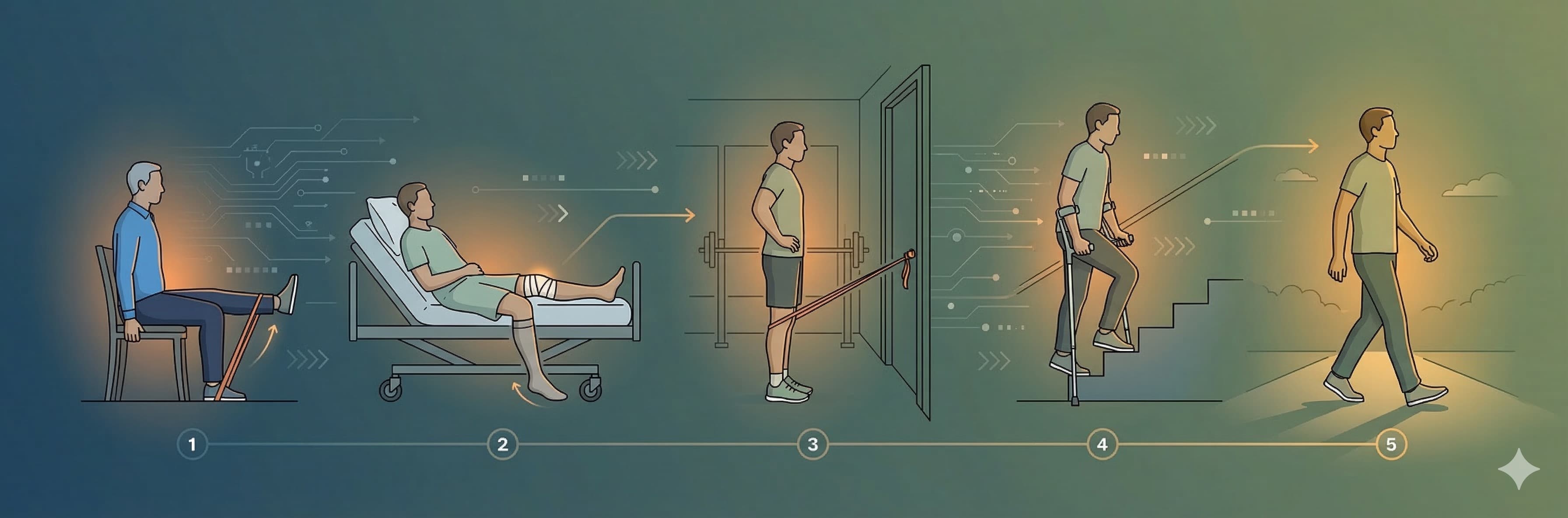
El Modelo de 5 Fases
El protocolo de iRehab sigue las fases clínicas estándar para la rehabilitación de ATR, mapeando 34 ejercicios discretos en 5 fases:
Fase 0: Prehabilitación (8 ejercicios)
Antes de que ocurra la cirugía. Fortalecimiento de cuádriceps, flexibilidad de isquiotibiales y optimización del rango de movimiento. La evidencia es clara: los pacientes que entran a cirugía con cuádriceps más fuertes se recuperan más rápido. Un metaanálisis de 35 ECA encontró que la prehabilitación mejora significativamente la función postoperatoria temprana y reduce las puntuaciones de dolor[2].
Los ejercicios incluyen: isométricos de cuádriceps (quad isometrics), extensión de rodilla sentado, abducción de cadera de pie, bombeos de tobillo (ankle pumps), elevación de pierna recta, deslizamientos de talón, sentadillas en pared y flexión de isquiotibiales de pie.
Fase 1: Recuperación Aguda (10 ejercicios, Día 0-14)
El objetivo no es el rendimiento — es la protección tisular más la movilización temprana. Los bombeos de tobillo previenen la trombosis venosa profunda (TVP). Los ejercicios de cuádriceps mantienen la conexión neuromuscular. Los ejercicios suaves de ROM previenen la artrofibrosis.
Frecuencia: 2 sesiones por día (mañana + noche), 4-5 ejercicios por sesión.
El sistema divide automáticamente los 10 ejercicios en dos sesiones según la hora del día. Esto es deliberado: pedirle a un paciente con dolor agudo que complete 10 ejercicios de una sola vez es la receta para saltarse toda la sesión.
Fase 2: Subaguda (10 ejercicios, Semana 2-6)
La restauración del ROM es la prioridad. El objetivo es 0 grados de extensión y 110-120 grados de flexión para la semana 6. La resistencia progresiva comienza con peso corporal y banda elástica (theraband).
Nuevos ejercicios agregados: subidas de escalón, deslizamientos en pared, flexión de rodilla en prono, flexión de isquiotibiales sentado, mini sentadillas.
Fase 3: Fortalecimiento (8 ejercicios, Semana 6-12)
Entrenamiento de fuerza funcional. Los ejercicios cambian de aislamiento de cadena abierta (open-chain) a movimientos funcionales de cadena cerrada (closed-chain): sentadillas más profundas, subidas de escalón laterales, equilibrio en una pierna, entrenamiento de escaleras.
Fase 4: Retorno a la Función (6 ejercicios, Semana 12+)
Trabajo en una pierna, actividades recreativas y autogestión. El objetivo es la independencia — el paciente ya no debería necesitar el sistema como guía.
Por Qué Importa la Gobernanza de Fases
Esto es lo que la mayoría de las plataformas de rehabilitación digital hacen mal: avanzan automáticamente a los pacientes a través de las fases según el tiempo. "Semana 6 → Fase 3. Felicitaciones."
Esto es clínicamente peligroso. Un paciente que no ha logrado un ROM adecuado para la semana 6 no debería estar haciendo sentadillas profundas. El tiempo es un indicador aproximado (proxy), no un criterio.
iRehab nunca promueve automáticamente. El avance de fase requiere una decisión clínica explícita. El cirujano o fisioterapeuta evalúa el ROM, los niveles de dolor, la hinchazón y la adherencia — luego avanza la fase manualmente. El sistema registra quién tomó la decisión y cuándo, creando un registro de auditoría (audit trail).
Este diseño refleja un principio fundamental: el sistema debe codificar la lógica clínica, no reemplazar el juicio clínico.
Sesiones Adaptativas: Mañana y Noche
Un modo de fallo común en los programas de ejercicios en casa es la duración de la sesión. Un protocolo que prescribe 8-10 ejercicios en una sola sesión asume que el paciente tiene la tolerancia al dolor, el tiempo y la motivación para completarlos todos a la vez. La mayoría de los pacientes de ATR de 70 años no la tienen.
iRehab divide los ejercicios de cada fase en sesiones de mañana y noche. La división considera la frecuencia:
- Ejercicios 2x/día (ej.: ejercicios de cuádriceps, bombeos de tobillo): aparecen en ambas sesiones
- Ejercicios 1x/día (ej.: subidas de escalón, deslizamientos en pared): aparecen en una sola sesión
- Filtrado por hora del día: abrir la app a las 7 AM muestra la sesión matutina; a las 7 PM, la sesión nocturna
El paciente puede anular esto — un interruptor le permite cambiar a la otra sesión si su horario cambia. Pero el valor predeterminado es 4-5 ejercicios por sesión manejables, no 10.
Omitir-Con-Razón: Datos Que el Protocolo No Puede Ver
Cuando un paciente omite un ejercicio, la mayoría de los sistemas registran un binario: hecho o no hecho. iRehab pregunta por qué:
- Relacionado con el dolor — el ejercicio causó o empeoró el dolor
- Limitación física — fatiga, falta de equipo o restricción física
- Horario — conflicto de tiempo o interrupción de la rutina diaria
- Otro — texto libre para cualquier cosa que las categorías no cubran
Estos datos son invisibles en la rehabilitación tradicional. Un fisioterapeuta ve a un paciente tres veces por semana y pregunta "¿cómo está?" La respuesta siempre es "bien." Pero los datos de razón de omisión cuentan una historia diferente:
- Si un paciente omite consistentemente la flexión de rodilla en prono debido al dolor, el fisioterapeuta sabe que debe investigar restricciones de ROM.
- Si un paciente omite las sesiones nocturnas por fatiga, el fisioterapeuta podría reducir la carga nocturna y aumentar la matutina.
- Si todas las omisiones son "ocupado," el problema es el horario, no el protocolo.
Seguimiento de Progreso para Clínicos
El cirujano ve un panel de control (dashboard) — no una hoja de cálculo. Cada fila de paciente muestra:
- Porcentaje de adherencia de 7 días con una barra visual
- Última puntuación de dolor VAS con dirección de tendencia
- Fase actual y días postoperatorios
- Indicadores de alerta: borde rojo para baja adherencia, naranja para tendencia de dolor ascendente, gris para inactividad prolongada
Esto permite a un cirujano escanear 30 pacientes en menos de un minuto y enfocar la atención en los 3 que lo necesitan.
La Cuestión de la Gamificación
Evitamos deliberadamente tablas de clasificación, puntos e insignias. Nuestra población de pacientes tiene 60-80 años. No están motivados por mecánicas de gamificación diseñadas para jóvenes de 25 años.
En su lugar, usamos lo que llamamos micro-refuerzo (micro-reinforcement):
- Una barra de progreso que avanza al completar un ejercicio, leer instrucciones por primera vez o reportar su puntuación de dolor — cada pequeña acción cuenta
- Retroalimentación háptica (una vibración sutil) al completar un ejercicio
- Un contador de racha (streak counter) que muestra días consecutivos con al menos una sesión completada
- Celebraciones de hitos — mensajes en pantalla completa activados por logros de recuperación (primer ejercicio completado, rachas de consistencia, avance de fase) e hitos postoperatorios clave
Estos son pequeños, frecuentes y ganados. Respetan la inteligencia del paciente sin condescendencia.
Lo Que Esto Cambia
El Motor de Recuperación no reemplaza a los fisioterapeutas. Llena las 23 horas del día cuando el fisioterapeuta no está. Le da a los pacientes una rutina diaria estructurada que se adapta a su horario y tolerancia. Le da a los clínicos datos que nunca habían tenido — no solo "¿el paciente hizo ejercicio?" sino "¿qué ejercicios, cuándo, y por qué omitió los que omitió?"
Lo más importante, hace que el protocolo sea real. No un folleto. No una demostración única. Un compañero diario que encuentra al paciente donde está.
El Motor de Recuperación de iRehab está activo en entornos clínicos. Para información sobre colaboración clínica o de investigación, contáctenos.